مقدمة: أدوية يومية قد تُجهد الكلى دون أن تشعر
يلجأ كثيرون إلى أدوية شائعة لتخفيف الصداع، أو علاج الحموضة، أو مكافحة العدوى، من دون الانتباه إلى ما قد تسببه على صحة الكلى. تشير الأبحاث إلى أن الأدوية تُسهم في نسبة ملحوظة من حالات إصابة الكلى الحادة، وتُقدِّر بعض الدراسات أن العقاقير قد تكون عاملًا في ما يصل إلى 20% أو أكثر من الحالات المرتبطة بالمستشفيات. ويزداد هذا الخطر غالبًا مع التقدم في العمر، أو الجفاف، أو وجود أمراض مزمنة سابقة، ما قد يحوّل “الراحة السريعة” إلى ضغط صامت يتراكم بمرور الوقت. الخبر الجيد أن زيادة الوعي وطلب الإرشاد الطبي يمكن أن يحدّا من هذه المخاطر بشكل واضح.

في هذا المقال، سنستعرض 8 أدوية واسعة الاستخدام ترتبط بمخاوف محتملة على الكلى، ونشرح الآليات المعروفة علميًا التي قد تؤدي إلى الضرر، ونوضح العلامات التحذيرية التي تستحق الانتباه، ثم نختم بخطوات عملية لتقليل المخاطر. الهدف أن تمتلك معلومات أوضح لمناقشتها مع طبيبك أو الصيدلي—معرفة قد تساعدك على حماية صحتك على المدى الطويل.
لماذا تُعد الكلى أكثر عرضة لتأثيرات الأدوية؟
تعمل الكليتان على ترشيح الدم باستمرار للتخلص من الفضلات وتنظيم توازن السوائل والأملاح. وبما أن كثيرًا من الأدوية يمر عبر الكلى بتركيزات مرتفعة، فقد تتعرض البُنى الدقيقة مثل الأوعية الدموية والأنابيب الكلوية لضغط إضافي. وتوضح الدراسات أن السُّمية الكلوية قد تحدث عبر عدة مسارات، أبرزها:
- انخفاض تدفق الدم إلى الكلى.
- ضرر مباشر لخلايا الكلى.
- التهابات مناعية داخل النسيج الكلوي.
- مشكلات مرتبطة بالجفاف أو اضطراب توازن السوائل.
وتزداد قابلية الضرر لدى كبار السن أو المصابين بارتفاع ضغط الدم أو السكري، حيث قد تسهم حتى الأدوية المتاحة دون وصفة في حدوث مشكلات إذا استُخدمت بشكل متكرر ومن دون متابعة.
1) مضادات الالتهاب غير الستيرويدية NSAIDs (مثل: إيبوبروفين، نابروكسين)
تُستخدم هذه المجموعة بكثرة لتسكين الألم وتقليل الالتهاب، مثل إيبوبروفين ونابروكسين. تعمل عبر تثبيط البروستاغلاندينات، وهي مواد تساعد في الحفاظ على تدفق الدم إلى الكلى، خصوصًا في ظروف الضغط مثل الجفاف.
تربط الأبحاث بين الاستعمال الطويل أو الجرعات العالية من NSAIDs وبين ارتفاع احتمال إصابة الكلى الحادة، لا سيما عند وجود عوامل إضافية مثل التقدم في السن أو تناول أدوية أخرى مؤثرة على الكلى. وقد تظهر علامات تدريجية مثل:
- تعب غير مبرر.
- تورم في الساقين أو الكاحلين.
- انخفاض كمية البول.
بديل أقرب للأمان على المدى القصير:
قد يكون الباراسيتامول (أسيتامينوفين) ضمن الجرعات الموصى بها خيارًا أقل ضررًا في حالات كثيرة، لكن من الضروري التأكد من ملاءمته لحالتك مع الطبيب/الصيدلي.
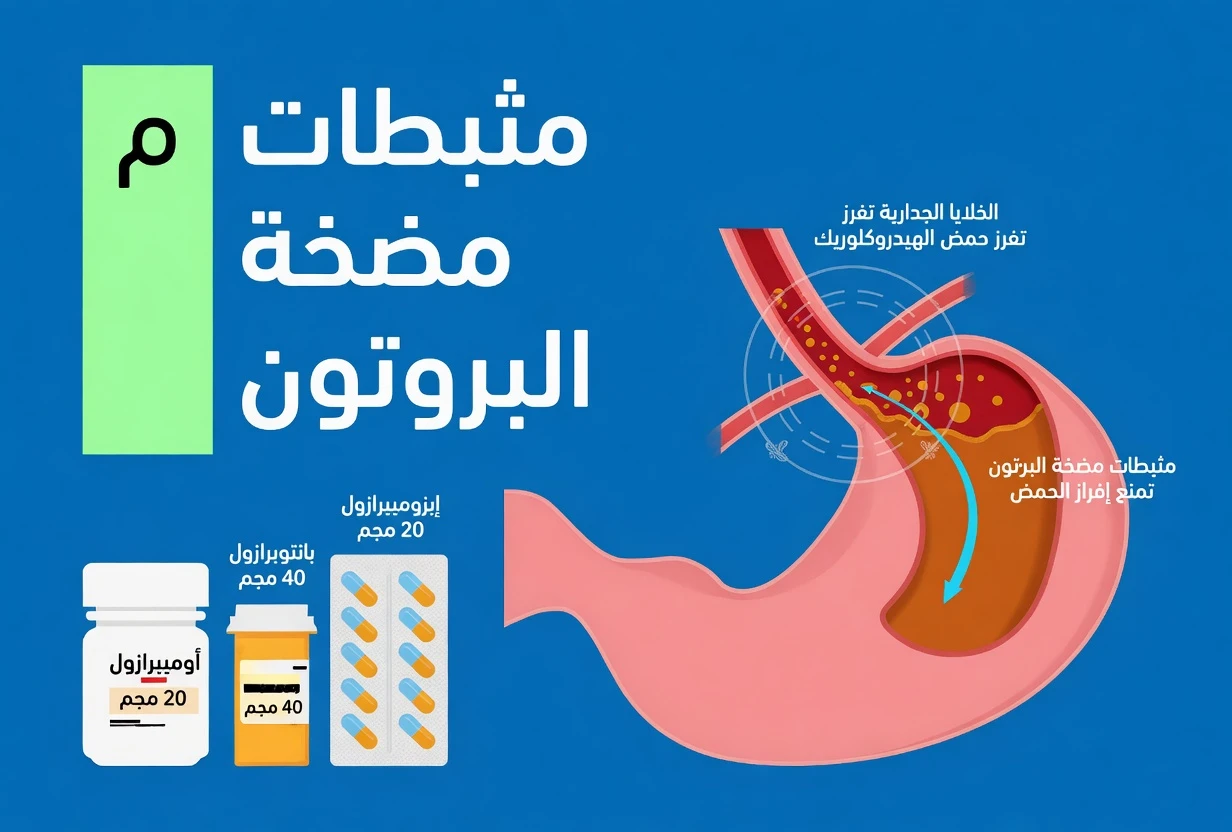
2) مثبطات مضخة البروتون PPIs (مثل: أوميبرازول، إيزوميبرازول)
تُوصف أو تُستخدم مثبطات مضخة البروتون لتقليل حمض المعدة وعلاج الارتجاع والحموضة، مثل أوميبرازول وإيزوميبرازول. ترتبط الاستعمالات الطويلة في بعض الدراسات بزيادة احتمال حدوث التهاب الكلية الخلالي (Interstitial nephritis)، وهو التهاب قد ينعكس على وظيفة الكلى وقد يتطور لدى بعض الأشخاص إلى مشكلات مزمنة.
أعراض محتملة قد تمر دون ملاحظة مبكرة:
- إرهاق غير معتاد.
- انتفاخ/تورم.
ما الذي يمكن التفكير فيه بدلًا من الاستخدام الطويل؟
- استعمال حاصرات H2 مثل فاموتيدين عند الحاجة وبإرشاد طبي.
- تعديلات نمط الحياة: تقليل حجم الوجبات، تجنب الأكل قبل النوم، رفع الرأس أثناء النوم.
3) بعض المضادات الحيوية (مثل: الأمينوغليكوزيدات كجنتاميسين، وفانكوميسين)
تُستخدم بعض المضادات الحيوية القوية لعلاج التهابات شديدة، لكنها قد تتراكم داخل الأنابيب الكلوية وتسبب سمّية مباشرة. يزداد الخطر مع:
- جرعات مرتفعة.
- مدة علاج طويلة.
- ظروف الاستشفاء/العناية المركزة.
لذلك يعتمد الأطباء على تحاليل الدم لمراقبة وظائف الكلى (مثل الكرياتينين وقياسات أخرى)، وقد يتم تعديل الجرعة أو اختيار بدائل عند الإمكان.
4) مثبطات الإنزيم المحول للأنجيوتنسين ACEi وحاصرات مستقبلات الأنجيوتنسين ARBs (مثل: ليسينوبريل، لوسارتان)
تُعد أدوية الضغط من هذه الفئة مفيدة جدًا، وقد تحمي الكلى لدى كثير من المرضى، خصوصًا في حالات السكري أو ارتفاع الضغط. لكن في ظروف معينة—مثل الجفاف أو وجود ضغوط إضافية على الدورة الدموية—قد يحدث انخفاض مؤقت في معدل الترشيح الكلوي.
لهذا السبب تُعد المتابعة المخبرية الدورية مهمة، وغالبًا يمكن معالجة الأمر عبر تعديل الجرعة أو تحسين السوائل بدل إيقاف العلاج تلقائيًا.
5) صبغات/مواد التباين المستخدمة في الفحوصات التصويرية
قد تُستخدم مواد تباين يودية في فحوص مثل التصوير المقطعي (CT) أو قسطرة الأوعية، وقد ترتبط بحدوث اعتلال كلوي ناجم عن التباين عبر:
- تضيق الأوعية (تقليل التروية).
- تأثيرات مباشرة على خلايا الكلى.
أهم ما يقلل الخطر:
- الالتزام ببروتوكولات الترطيب قبل وبعد الإجراء.
- تقييم عوامل الخطورة مسبقًا لدى الفئات الأكثر عرضة.
6) مُدرّات البول (مثل: فوروسيميد، هيدروكلوروثيازيد)
تُعرف مدرات البول بـ“حبوب الماء”، وتُستخدم لتخفيف التورم أو ضبط ضغط الدم. المشكلة أنها قد تُحدث جفافًا أو نقصًا في حجم السوائل إذا أُسيء استخدامها أو زادت الجرعة، ما يضع عبئًا على الكلى.
تقليل المخاطر يعتمد على:
- موازنة السوائل حسب توجيه الطبيب.
- المراقبة الدورية للوظائف والأملاح.
- عدم تعديل الجرعة من تلقاء نفسك.
7) بعض مضادات الفيروسات وأدوية العلاج الكيميائي
تتسم بعض العلاجات المضادة للفيروسات أو الأنظمة الكيميائية المستخدمة في علاج السرطان بارتفاع خطر السُّمية الكلوية، غالبًا نتيجة أذية أنبوبية مباشرة. لذلك تتطلب هذه العلاجات عادة:
- مراقبة متخصصة لوظائف الكلى.
- إجراءات داعمة تقلل الضرر قدر الإمكان.
- تعديلات دقيقة في الجرعات حسب الاستجابة والتحاليل.
8) الليثيوم (لتثبيت المزاج)
يُستخدم الليثيوم في علاج الاضطراب ثنائي القطب، لكنه يحتاج متابعة دقيقة على المدى الطويل لأن الاستعمال المزمن قد يؤثر في قدرة الكلى على تركيز البول وقد يقود إلى تغيّرات تدريجية عبر السنوات.
ما يساعد على الأمان:
- تحاليل دم منتظمة لمستوى الليثيوم ووظائف الكلى.
- الحفاظ على الترطيب المناسب وفق إرشاد طبي.
مقارنة سريعة: مستوى الخطر وما الذي يمكن فعله عمومًا
-
NSAIDs
- مستوى الخطر: أعلى مع الاستخدام الطويل/الجرعات الكبيرة
- نهج أكثر أمانًا غالبًا: باراسيتامول بجرعات محدودة وتحت إشراف
-
PPIs
- مستوى الخطر: متوسط مع الاستعمال المديد
- نهج بديل: حاصرات H2 أو تعديل نمط الحياة
-
مضادات حيوية محددة
- مستوى الخطر: يختلف حسب الدواء والمدة
- نهج بديل: اختيار موجّه + مراقبة مخبرية
-
مواد التباين في التصوير
- مستوى الخطر: مرتبط بالإجراء
- نهج وقائي: بروتوكولات الترطيب والتقييم المسبق
-
مدرات البول
- مستوى الخطر: مرتبط بالجفاف واضطراب السوائل
- نهج وقائي: ضبط السوائل والمتابعة المنتظمة
لماذا تزيد “المعالجة الذاتية” من احتمالات ضرر الكلى؟
عند استخدام الأدوية دون إشراف، ترتفع فرص الأخطاء مثل التداخلات الدوائية، أو الجرعات غير المناسبة، أو تجاهل علامات مبكرة. مثال شائع: الجمع بين NSAIDs ومدرات البول أو بعض أدوية الضغط قد يزيد هشاشة الكلى. كما أن الجفاف—بأي سبب كان—قد يضاعف التأثيرات السلبية لكثير من الأدوية المذكورة.
خطوات عملية لحماية الكلى أثناء استخدام الأدوية
- راجع أدويتك بانتظام: دوّن كل ما تتناوله، بما في ذلك الأدوية دون وصفة والمكملات، وناقشها سنويًا أو عند إضافة علاج جديد مع الطبيب/الصيدلي.
- حافظ على الترطيب: اشرب كمية مناسبة من الماء ما لم تكن لديك قيود طبية على السوائل.
- انتبه للأعراض: التعب غير المعتاد، تورم الأطراف، قلة البول، أو بول رغوي—أبلغ عنها سريعًا.
- قم بفحوصات دورية: تحاليل مثل الكرياتينين وeGFR تساعد في اكتشاف التغيّرات مبكرًا.
- اختر بحكمة لعلاج الألم أو الحموضة: استخدم الخيارات الأقل خطورة على المدى القصير، وجرّب حلولًا غير دوائية أولًا مثل الكمادات الدافئة أو تعديلات الطعام—وفق إرشاد مختص.
خلاصة
الانتباه لتأثير الأدوية الشائعة على الكلى يمنحك قدرة أكبر على اتخاذ قرارات صحية. عادات بسيطة—مثل استشارة مختص قبل الاستعمال المنتظم ومراقبة العلامات المبكرة—قد تُحدث فرقًا كبيرًا في حماية الكلى والحفاظ على جودة الحياة على المدى البعيد.
الأسئلة الشائعة (FAQ)
-
ما العلامات المبكرة لاحتمال إجهاد الكلى بسبب الأدوية؟
تشمل المؤشرات المتكررة: تعب مستمر، تورم في الأطراف، تغير كمية البول أو شكله، غثيان غير مفسر. هذه الأعراض تستدعي تقييمًا طبيًا سريعًا. -
هل جميع مسكنات الألم تضر الكلى؟
لا. غالبًا ما يُعد الباراسيتامول (أسيتامينوفين) أقل خطورة على الكلى عند استخدامه باعتدال وعلى المدى القصير مقارنةً بـNSAIDs، لكن الجرعة والحالة الصحية الفردية عاملان حاسمان. -
كيف أعرف إن كان الدواء آمنًا على الكلى؟
اسأل طبيبك أو الصيدلي، خصوصًا إذا كان لديك عوامل خطورة مثل العمر فوق 60 عامًا، السكري، أو ارتفاع ضغط الدم. يمكنهم مراجعة ملفك الصحي الكامل وتقييم التداخلات والجرعات المناسبة.
إخلاء مسؤولية
هذه المادة لأغراض معلوماتية فقط ولا تُعد بديلًا عن الاستشارة الطبية المتخصصة. راجع مقدم الرعاية الصحية للحصول على إرشادات شخصية حول الأدوية وصحة الكلى أو أي أعراض تظهر عليك. لا تبدأ أو توقف أو تغيّر أي علاج دون توجيه مهني.