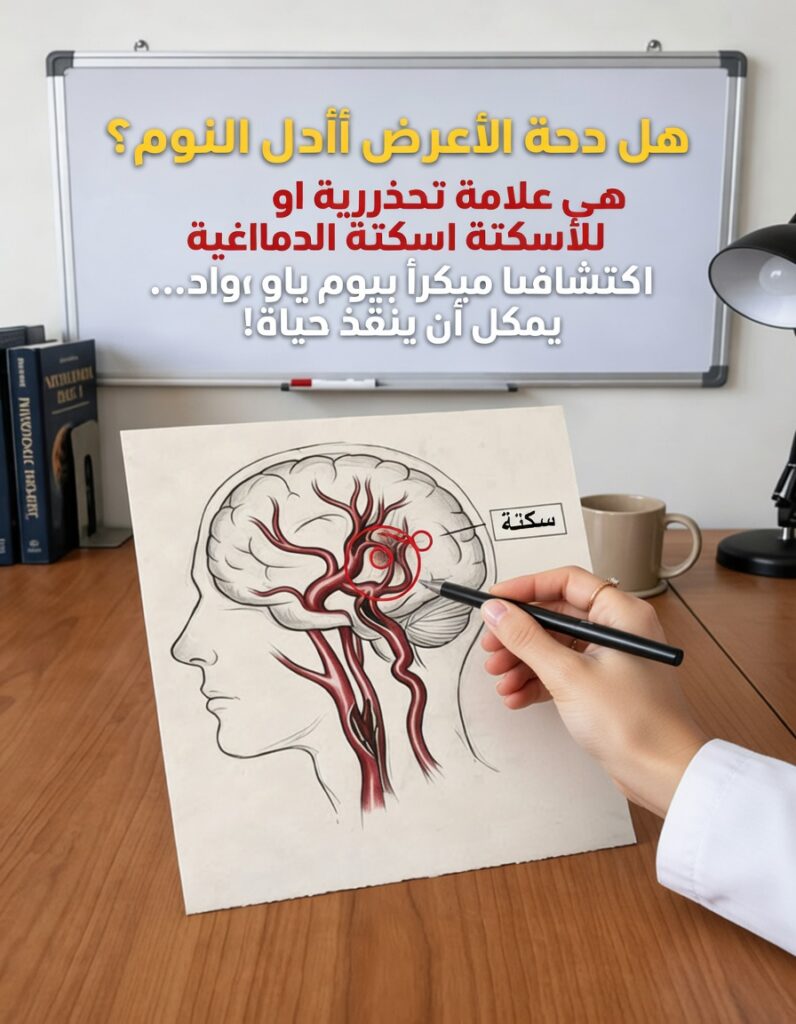
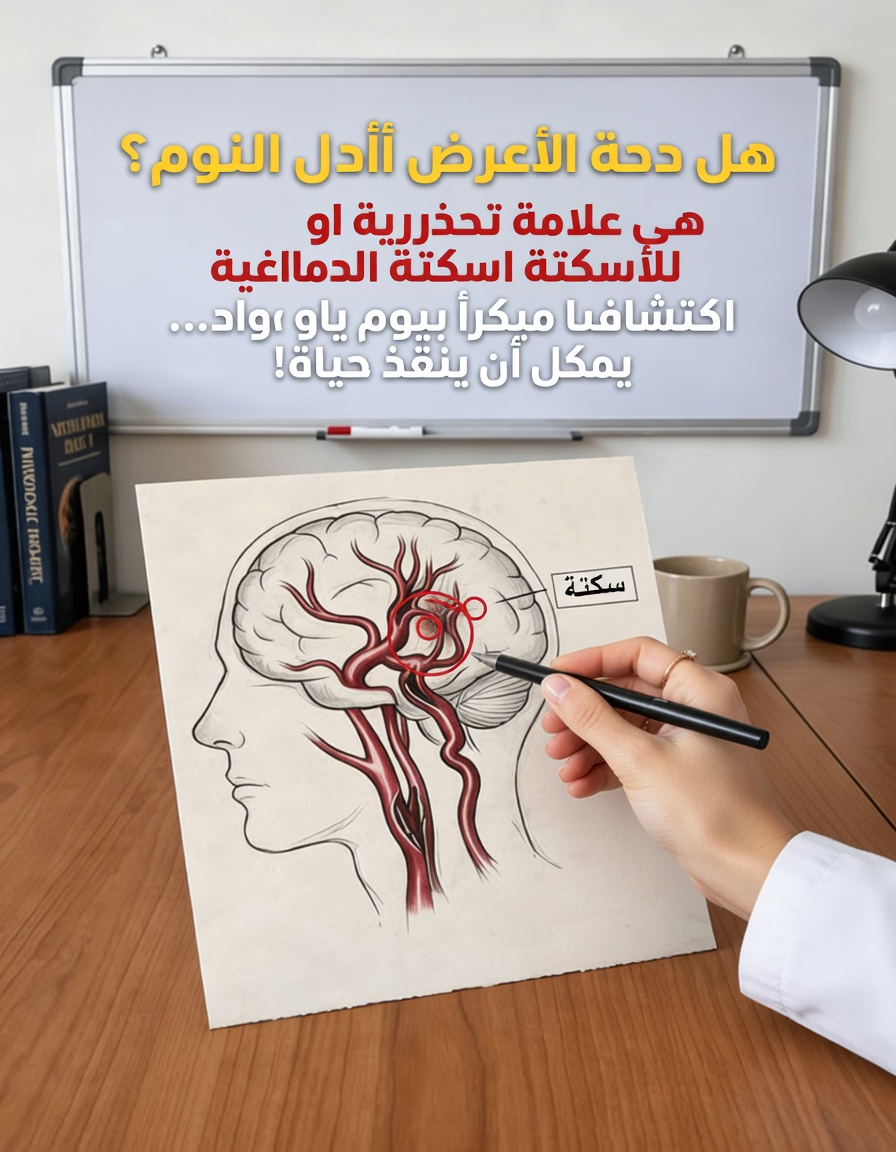
تحذير مبكر من طبيب متقاعد: علامة تظهر أثناء النوم قبل السكتة بثلاثة أيام
يحذّر طبيب متقاعد من إشارة إنذار مبكر قد تسبق السكتة الدماغية بنحو ثلاثة أيام، وتظهر غالبًا أثناء النوم. هذه العلامة تمرّ على كثيرين بلا اهتمام، فيُرجعونها إلى التقدم في العمر، أو قلّة النوم، أو مشكلة عابرة، ثم يكتشفون لاحقًا أنها كانت إنذارًا حقيقيًا قبل حدوث سكتة خطيرة.
السكتات الدماغية كثيرًا ما تقع دون مقدّمات درامية واضحة، لكن الجسم يرسل في بعض الأحيان إشارات ليلية خفية يمكن أن تعكس خطرًا وشيكًا على الأوعية الدموية والدماغ. إدراك هذه الإشارة والتصرف بسرعة قد يقلّل بشكل كبير من احتمالية حدوث السكتة أو من شدّتها.
هذه العلامة ليست الأعراض الكلاسيكية المعروفة مثل تدلّي الوجه أو ضعف الذراع أو صعوبة الكلام (معايير F.A.S.T.)، بل هي تغيّر هادئ يحدث في أثناء النوم، قد يلاحظه شريك السرير أو يُكتشف عند الاستيقاظ فقط. الوعي بها وطلب تقييم طبي يمكن أن يكون فارقًا بين سلامة الدماغ وحدوث ضرر دائم.
العلامة الليلية التي لا يُلتفت إليها: الشخير الشديد المفاجئ أو المتزايد (غالبًا مرتبط بانقطاع النفس النومي)
التحذيرات المنتشرة بين الأطباء وعلى وسائل التواصل تشير إلى شكل معيّن من الشخير: شخير جديد وقوي أو ازدياد مفاجئ وواضح في شدّة الشخير المعتاد، غالبًا مع وجود انقطاع النفس الانسدادي أثناء النوم (Obstructive Sleep Apnea – OSA).
هذا ليس الشخير الخفيف أو العابر، بل:
- شخير مرتفع ومزعج.
- غير منتظم، يتخلّله توقّف قصير في التنفّس.
- يرافقه صوت اختناق أو شهقة مفاجئة.
- يقطع نوم الشخص ومن ينام بجواره.
لماذا يمكن أن يظهر ذلك قبل السكتة بثلاثة أيام (وأحيانًا أسابيع)؟
- الشخير المزمن أو المتفاقم وانقطاع النفس النومي غير المعالَج يتسببان في هبوط متكرر في مستوى الأكسجين أثناء الليل، ما يرهق الأوعية الدموية، ويرفع ضغط الدم، ويزيد قابلية الدم للتجلّط، ويسرّع ترسّب الدهون في الشرايين (تصلّب الشرايين).
- الأبحاث تظهر باستمرار أن من لديهم انقطاع نفس نومي بدرجة متوسطة إلى شديدة يواجهون خطر سكتة دماغية أعلى بمقدار 2–4 مرات مقارنةً بغيرهم، بسبب هذه الانقطاعات المتكررة في التنفّس التي تشعل الالتهاب في الجهاز القلبي الوعائي.
- كثير من السكتات تحدث في الساعات الأولى من الصباح (تقريبًا من 2 إلى 6 فجرًا)، نتيجة ارتفاعات حادة في ضغط الدم، وانخفاض الأكسجين، وتغيّرات في قابلية الدم للتجلّط خلال وبعد النوم. تصاعد الشخير فجأة يمكن أن يكون إشارة من الجسم إلى أن الضغط على الأوعية الدموية بلغ مرحلة خطرة.
لماذا لا يلاحظها كثير من الناس؟
- الشخص الذي يشخر عادة لا يسمع شخيره.
- الأسرة قد تُرجِع الأمر إلى “تقدم العمر”، أو زيادة الوزن، أو حساسية موسمية، أو انسداد بسيط في الأنف.
- الإرهاق النهاري أو الصداع الصباحي يُفسَّران على أنهما تعب طبيعي أو قلة نوم.
لكن عندما يتصاعد الشخير بصورة مفاجئة وواضحة، خصوصًا إذا:
- لاحظ أحد أفراد الأسرة فترات توقف في التنفس.
- يحدث استيقاظ مفاجئ مع شعور بالاختناق أو لهاث.
- تظهر نعاس مفرط خلال النهار أو حاجة مستمرة للقيلولات.
فقد تكون هذه المقدمة لسكتة دماغية خلال أيام إلى أسابيع لدى الأشخاص المعرضين للخطر، مثل:
- من تجاوزوا سن 50 عامًا.
- مرضى ارتفاع ضغط الدم.
- مرضى السكري.
- المدخنين أو من لديهم تاريخ طويل مع التدخين.
- من يعانون من الرجفان الأذيني أو اضطرابات نظم القلب.
لماذا تُعد اضطرابات التنفس أثناء النوم مؤشرًا قويًا على السكتة الدماغية؟
انقطاع النفس الانسدادي النومي لا يقتصر على إزعاج النوم، بل يخلق سلسلة من “الأزمات الصغيرة” المتكررة للقلب والدماغ طوال الليل، تتمثل في:
- انخفاض متكرر في الأكسجين (نقص الأكسجة) يجهد الشرايين ويزيد الالتهاب ويعزّز تكوّن اللويحات والتضيّقات داخل الأوعية.
- ارتفاعات حادة في ضغط الدم عند الاستيقاظ الجزئي بعد كل نوبة انقطاع نفس، ما يؤدي بمرور الوقت إلى تلف جدران الأوعية وضَعفها.
- زيادة ميل الدم للتجلّط في فترات انخفاض الأكسجين، ما يرفع احتمال تكوّن خثرات قد تسد شريانًا في الدماغ.
الدراسات ربطت بين الشخير الشديد (خصوصًا مع أعراض انقطاع النفس النومي) وبين تضيق الشريان السباتي في الرقبة، وهو الطريق الرئيسي لسكتات الدماغ الإقفارية (الناتجة عن انسداد شريان). في المقابل، أظهرت الأبحاث أن علاج انقطاع النفس النومي باستخدام جهاز الضغط الهوائي الإيجابي المستمر (CPAP) مع تعديلات نمط الحياة يمكن أن يقلل خطر السكتة بشكل واضح.

إشارات ليلية أو صباحية أخرى تستدعي انتباهًا عاجلاً
إلى جانب الشخير القوي المفاجئ، قد تظهر علامات أخرى خلال الليل أو عند الاستيقاظ في الفترة نفسها (أيام أو أسابيع قبل السكتة)، منها:
- الاستيقاظ مع خدر أو ضعف أو تيبّس في جهة واحدة من الجسم (حتى لو اختفى خلال دقائق؛ قد يكون نوبة نقص تروية عابرة – TIA أو “سكتة صغيرة”).
- شعور مفاجئ بالتشوش الذهني أو عدم القدرة على التركيز أو الارتباك عند الاستيقاظ.
- صداع صباحي شديد وغير معتاد يختلف عن الصداع الذي تعرفه عادة.
- أحلام غريبة تتضمن إحساسًا بالعجز عن الكلام أو الحركة، يصفها البعض لاحقًا بأنها كانت “سكتة داخل الحلم” (رغم أنها ليست تشخيصًا رسميًا).
- نعاس شديد خلال النهار أو كثرة الاستيقاظ ليلًا مع لهاث أو إحساس بالاختناق.
اجتماع أي من هذه الأعراض مع زيادة واضحة في الشخير يستلزم تقييمًا طبيًا سريعًا دون تأجيل.

خطوات عملية لحماية نفسك أو من تحب
لا تنتظر حتى حدوث سكتة كاملة؛ التقط التغيّرات الصغيرة وتعامل معها مبكرًا:
1. مراقبة نمط النوم والتنفس
- اطلب من الشريك أو أحد أفراد الأسرة ملاحظة مستوى صوت الشخير، ووجود فترات انقطاع في التنفس (10 ثوانٍ أو أكثر دون نفس)، أو أصوات اختناق مفاجئة.
- يمكن تسجيل مقطع صوتي أو فيديو قصير أثناء النوم (بأمان وبدون إزعاج) لعرضه على الطبيب.
2. متابعة الأعراض المرافقة
- دوّن في مفكرة أو تطبيق: الصداع الصباحي، الإحساس بالتعب رغم النوم، أو أي أعراض عصبية عابرة مثل:
- صعوبة الكلام المؤقتة.
- دوار أو فقدان توازن لثوانٍ أو دقائق.
- تشوش في الرؤية.
3. تقييم عوامل الخطر
اسأل نفسك أو من تهتم به:
- هل يوجد ارتفاع في ضغط الدم؟
- هل هناك خفقان أو اضطراب في نبض القلب (مثل الرجفان الأذيني)؟
- هل يوجد سكري أو سمنة مفرطة؟
- هل الشخص مدخن حاليًا أو سابقًا؟
- هل هناك تاريخ عائلي لسكتة دماغية أو أمراض قلب؟
وجود هذه العوامل مع الشخير المتفاقم يرفع مستوى الخطورة بشكل واضح.
4. اللجوء إلى الرعاية الطبية بسرعة
- في حال ملاحظة تدهور كبير في الشخير أو ظهور إحدى العلامات السابقة، يجب زيارة الطبيب أو التوجّه إلى قسم الطوارئ أو العيادات العاجلة.
- من المفيد ذكر العبارات التالية للطبيب:
“احتمال انقطاع نفس نومي وخطر سكتة دماغية”. - قد يطلب الطبيب:
- إجراء دراسة نوم (Sleep Study أو Polysomnography).
- تقييم الأوعية الدموية (مثل شرايين الرقبة) واختبارات للقلب.
- ضبط أفضل لضغط الدم، وسكر الدم، والدهون.
5. تغييرات نمط الحياة الداعمة
- الحفاظ على وزن صحي أو البدء في برنامج آمن لإنقاص الوزن.
- تجنب الكحول قبل النوم؛ فهو يزيد ارتخاء عضلات الحلق ويُفاقم الشخير والانقطاع النومي.
- محاولة النوم على الجانب بدلًا من النوم على الظهر، ما قد يقلّل انسداد مجرى الهواء.
- علاج احتقان الأنف المزمن أو حساسية الأنف بأدوية يوصي بها الطبيب.
- الالتزام بأدوية ضغط الدم والسكري والدهون كما وصفها الطبيب.
التدخّل المبكر، خصوصًا من خلال فحص انقطاع النفس النومي وضبط ضغط الدم وعوامل الخطر الأخرى، يمكن أن يخفّض احتمال السكتة الدماغية بشكل كبير.
متى يجب الاتصال بالإسعاف فورًا؟ قاعدة F.A.S.T
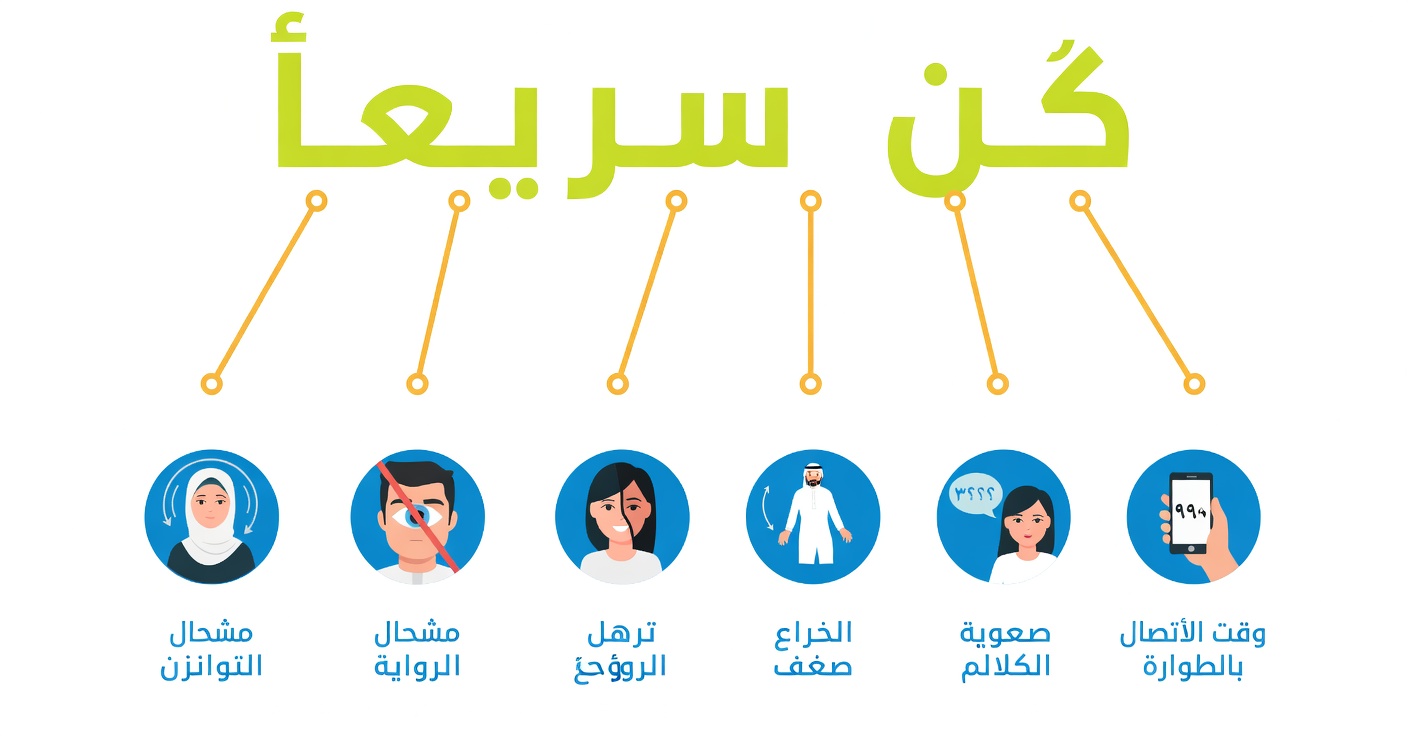
إذا ظهرت أي علامات سكتة دماغية حادة، يجب التصرف كحالة طارئة. استخدم قاعدة F.A.S.T:
-
F – Face (الوجه):
هل يوجد تدلٍّ مفاجئ في نصف الوجه؟ اطلب من الشخص أن يبتسم ولاحظ إن كان أحد الجانبين لا يتحرك جيدًا. -
A – Arm (الذراع):
اطلب من الشخص رفع كلتا الذراعين. هل تسقط إحدى الذراعين أو تعجز عن الارتفاع؟ -
S – Speech (الكلام):
هل الكلام متثاقل أو غير واضح؟ هل يجد الشخص صعوبة في نطق جملة بسيطة؟ -
T – Time (الوقت):
الوقت عامل حاسم. إذا رأيت أيًا من هذه العلامات، اتصل فورًا برقم الطوارئ (مثل 911 أو الرقم المحلي لخدمات الإسعاف).
إضافة إلى ذلك، اطلب المساعدة الفورية إذا ظهرت:
- صداع شديد ومفاجئ “أسوأ صداع في حياتك”.
- تغيّر مفاجئ في الرؤية (ضبابية، فقدان رؤية في عين واحدة، رؤية مزدوجة).
- دوار حاد مع فقدان التوازن أو عدم القدرة على المشي.
- خدر أو ضعف مفاجئ في جانب واحد من الجسم، حتى لو عاد إلى طبيعته خلال دقائق (قد تكون نوبة نقص تروية عابرة TIA، وهي أعلى فترة خطر لسكتة كاملة).
الأسئلة الشائعة
هل يعني الشخير دائمًا وجود خطر سكتة دماغية؟
لا، كثير من الناس يشخرون دون أن يتعرضوا لسكتة دماغية. لكن:
- الشخير الذي يبدأ فجأة أو يزداد بشكل ملحوظ في فترة قصيرة.
- الشخير المصحوب بتوقف في التنفس أو لهاث أو اختناق.
- الشخير مع وجود عوامل خطر أخرى (ضغط دم مرتفع، سكري، سمنة، تدخين، رجفان أذيني).
كل ذلك يجعل من الضروري تقييم احتمال وجود انقطاع نفس نومي وخطر أعلى للسكتة.
هل يمكن فعلاً أن يمنع اكتشاف هذه العلامة حدوث سكتة؟
في عدد كبير من الحالات، نعم. التدخل المبكر قد يشمل:
- علاج انقطاع النفس النومي بجهاز CPAP أو أجهزة أخرى عند النوم.
- ضبط ضغط الدم وسكر الدم والدهون.
- استخدام أدوية للحد من تكوّن الجلطات عند الحاجة، تحت إشراف الطبيب.
- تحسين نمط الحياة (الوزن، النشاط البدني، الإقلاع عن التدخين).
كل هذه الخطوات تقلل بشكل ملموس احتمال حدوث سكتة دماغية أو تكرارها.
ماذا لو كان الشخير فقط بسبب التقدم في السن؟
قد يكون الشخير مرتبطًا بالتقدم في العمر أو بترهل العضلات أو بتشريح مجرى الهواء، لكن لا يمكن الجزم بذلك دون تقييم طبي. الفحص المتخصص (وغالبًا دراسة النوم) يساعد على:
- استبعاد الأسباب الخطرة مثل انقطاع النفس النومي.
- اكتشاف مشكلات أخرى في القلب أو الأوعية إن وجدت.
- وضع خطة علاج مناسبة وتحسين جودة النوم وراحة الشريك.
- منحك راحة البال إذا كان الأمر بسيطًا بالفعل.
تنبيه مهم
هذه المادة لغرض التوعية العامة فقط، ولا تُعد بأي حال بديلًا عن استشارة الطبيب أو طلب الرعاية الطبية المتخصصة. إذا لاحظت على نفسك أو على شخص قريب منك العلامات المذكورة، أو اشتبهت بوجود خطر سكتة دماغية، اتصل فورًا بمقدّم الرعاية الصحية أو بخدمات الطوارئ. التحرك المبكر قد ينقذ الحياة ويمنع الإعاقة الدائمة.